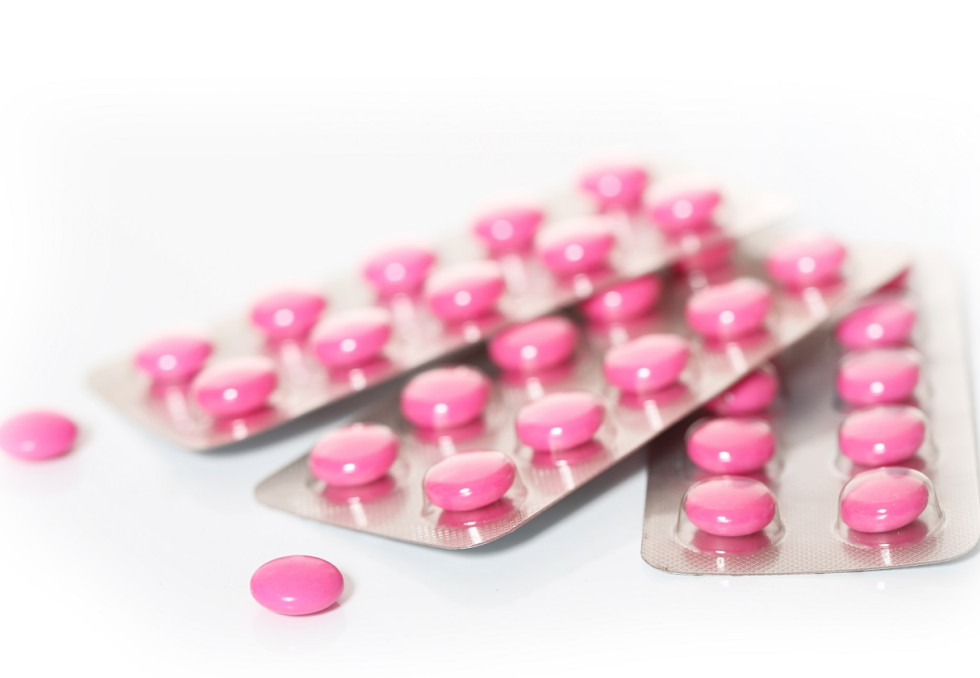
Sur le Spasfon, "personne ne sait rien" : comment la petite pilule rose s'est imposée sur les ordonnances... sans prouver son efficacité

“Le Spasfon ? Oh pour moi ça n'a jamais marché…” Alice s’empare du livre qui trône sur la table face à elle, en feuillette le contenu. Pilules roses : de l’ignorance en médecine, écrit par la chercheuse Juliette Ferry-Danini et paru le 25 octobre aux éditions Stock (214 pages, 19,50 euros), est justement centré sur le médicament. Alors la Strasbourgeoise de 23 ans déroule son histoire avec ces cachets colorés : elle avoue en avoir toujours pris “sans réfléchir”, demander une nouvelle prescription à chaque rendez-vous avec son médecin, même si elle n’a jamais vraiment senti d’effet, “quitte à empiler des boîtes” chez elle. “J’en avalais à chaque mal de ventre, même en dehors de mes règles. Sans grande conviction.” Alice n’est pas vraiment la seule à avoir intégré le réflexe. Depuis les années 1960, le Spasfon, puis ses génériques, habitent les armoires à pharmacie françaises. Des règles douloureuses ou autre mal de ventre, et il vient directement à l’esprit. En 2021, 25,3 millions de boîtes de phloroglucinol - le principe actif du Spasfon - ont été prescrites dans l’Hexagone. Quasiment trois quarts l’ont été à des femmes. Année non exceptionnelle, puisqu’entre 2014 et 2021, le volume de prescriptions a oscillé entre 23 et 25 millions de boîtes. Et en 2012, la molécule se plaçait au 5e rang des spécialités médicales les plus vendues en nombre. C’est en particulier sur ce réflexe et ses origines que le travail de Juliette Ferry-Danini* revient en détail. L’enseignante-chercheuse de l’université de Namur (Belgique) est docteure en philosophie de la médecine et l'a un temps enseignée à la faculté de médecine de Lyon puis au Centre d'Ethique de l'Université de Toronto (Canada). Elle travaille aujourd’hui sur l’opacité de l’intelligence artificielle dans la médecine. Dans son livre Pilules roses, elle décrypte l’histoire “sexiste” de ce médicament franco-français qu’est le Spasfon ; elle entend surtout montrer que sa mise sur le marché repose sur des données scientifiques quasi inexistantes concernant son efficacité. “Ces pilules roses constituent un espace d’ignorance dans la médecine française, soutient-elle dès les premières pages. Je défends que cette ignorance construite affecte plus particulièrement la prise en charge médicale des femmes.” “Le milieu de la recherche en histoire et philosophie de la médecine commence à bien s’intéresser aux biais de genre en médecine, qui y sont importants – comme dans la pratique clinique, au niveau du diagnostic, de la thérapeuthique, et du système de santé lui-même, expose à Egora Elodie Giroux, professeure des universités en philosophie des sciences à l’université Lyon 3. L’originalité de ce livre est d’aborder la question du sexisme à travers l’étude d’un médicament précis." Une exception française Juliette Ferry-Danini l’écrit elle-même dans l’introduction de son “essai de philosophie féministe” : c’est une situation personnelle qui l’a conduite à s’y intéresser. Plus précisément, l’expérience - très douloureuse - de la pose d’un stérilet. Intervention pour laquelle on lui prescrit ces comprimés roses auxquels elle a renoncé depuis adolescente. “J’en suis un peu venue à la conclusion que ce médicament ne marchait pas, en tout cas, pas pour moi, écrit la chercheuse. Donc, quand je vois sur l’ordonnance prophylactique du Spasfon, comme à mon habitude, je ne le prends pas à la pharmacie.” Les douleurs sont très violentes, et elle ne comprend toujours pas pourquoi ces pilules étaient la seule option qui lui ait été proposée. D’autres témoignages de femmes alimentent ses interrogations. “La prise en charge de la douleur des femmes n’est clairement pas satisfaisante”, poursuit-elle. Alors la docteure en philosophie veut comprendre. Il faut dire qu’au-delà des témoignages individuels, un faisceau d’indices lui confirme rapidement son intuition. Et lui enjoint d’entamer un travail de recherches plus approfondi. Le Spasfon se présente comme un antispasmodique, avec le phloroglucinol comme principe actif. Sous forme de comprimé enrobé rose, cachet à faire fondre sous la langue, suppositoire ou solution injectable, il est aujourd’hui en France indiqué dans le traitement des “douleurs spasmodiques” de l'intestin, des voies biliaires, de la vessie et de l'utérus. Pourtant, s’il fait partie des molécules les plus consommées et prescrites en France, le phloroglucinol ne l’est que dans une poignée d’autres pays - comme la Belgique, l’Italie, le Maroc ou le Mexique. Il n’a par exemple jamais été commercialisé aux Etats-Unis. La HAS lui reconnaît d’ailleurs un service médical rendu (SMR) faible pour l’ensemble de ses indications, justifiant son remboursement à hauteur de 15% seulement. Pour les douleurs biliaires, le Spasfon n'est pas remboursé du tout, le SMR était jugé insuffisant. "Pas d’études sur la douleur" Il y a plus troublant. En 2018 et 2020, deux revues systématiques sont menées par l’équipe de la Dre Clara Blanchard, cheffe de clinique universitaire au département de médecine générale de l’université de Poitiers, et publiées dans l’European Journal of Clinical Pharmacology. La première s’est concentrée sur l’indication contre les douleurs abdominales ; la seconde, celle contre les douleurs gynécologiques et obstétricales. Les deux concluent à une absence de données scientifiques. “Ce qui était flagrant pour le phloroglucinol, c’est qu’il est supposé être un antispasmodique, donc un antalgique, mais rien ne l’a mesuré. En médecine, on sait qu’il y a un biais de publication : quand on fait une revue de littérature, on s’attend à ne pas avoir d’études négatives. Là, il n’y avait pas d’études sur la douleur du tout, raconte Clara Blanchard à Egora Sur la gynécologie et l’obstétrique, il y a beaucoup d’études qui concluent que cette molécule permet de réduire de manière significative la durée du travail. Accoucher plus vite peut peut-être faciliter les interventions dans les maternités, mais ça ne veut pas dire avoir moins mal.” Sur le Spasfon, “personne ne sait rien, tranche Juliette Ferry-Danini. Ce livre vise d’abord à corriger cette situation d’ignorance.” La chercheuse entame alors un travail qui n’avait jamais vraiment été réalisé, ni sur la molécule, ni sur le laboratoire qui l’a initialement développée et tient d’elle sa fortune : Lafon. L’entreprise a depuis été rachetée et se nomme Cephalon France, devenue filiale du laboratoire Teva en 2011. Ce dernier commercialise aujourd’hui les pilules roses qui nous intéressent. Pour mener à bien ses recherches, l’universitaire épluche journaux scientifiques et autres archives diverses, dont les fonds de l’Agence nationale de sécurité du médicament (ANSM). Elle remonte le temps jusqu’aux origines du comprimé, dans les années 1960. Elle raconte comment le phloroglucinol, une molécule pas vraiment jugée prometteuse jusque-là, “ressort du placard pharmacologique” et finit par être autorisé par les autorités. La première - et l’une des rares - publication scientifique date de 1961 : elle devait tester l’action du Spasfon sur les voies biliaires de 14 malades, majoritairement des femmes - à l’époque, les douleurs biliaires étaient surtout considérées comme féminines. Les patients se voient injecter une “épreuve” censée les tordre de douleur pour les soulager ensuite. “Expérimentation humaine moralement problématique et à la scientificité très contestable”, commente Juliette Ferry-Danini, qui la décrit sur plusieurs pages. La procédure de mise sur le marché est entamée deux ans plus tard. Le dossier scientifique du Spasfon présente deux expertises, qui évaluent l’action du médicament sur les voies biliaires et sur les voies urinaires. Des effets observés sur des douleurs gynécologiques sont mentionnés en quelques phrases dans le résumé de ces expertises. Il n’en faut pas plus pour que son indication soit étendue aux règles douloureuses. “Le Spasfon, avant son autorisation de mise sur le marché, n’a été “testé” que sur dix femmes au total pour son efficacité sur les douleurs menstruelles, et ce en dehors d’une expertise agréée, résume la chercheuse. Cela a été testé, pour ainsi dire, en passant.” Le Spasfon est autorisé en 1964. Une décennie plus tard, en 1974, l’indication obstétrique est ajoutée sans nouvelle donnée clinique. Aujourd’hui encore, cette efficacité n’est toujours pas appuyée de données scientifiques solides – en témoignent les revues systématiques de Clara Blanchard et son équipe... Stratégies marketing Juliette Ferry-Danini met là le doigt sur la pierre angulaire de l’histoire du médicament et son infusion dans les habitudes de prescription et consommation : le marketing. Bien ciblé. La couleur rose du comprimé et le sexisme qu’il induirait reste une hypothèse “difficile à démontrer”, mais les stratégies de communication du laboratoire s’étendent bien au-delà. A coups de disques et brochures pédagogiques destinés aux soignants, de réclames dans la presse ou de pages payées dans le Vidal. La communication du laboratoire consiste surtout à construire une histoire, pour rendre sa molécule indispensable : celle de “spasmes” responsables de douleurs, qu’elle permettrait d’apaiser. “Les femmes sont un marché profitable pour des laboratoires qui ont tout intérêt à ne pas traiter simplement la douleur, mais aussi les “spasmes”. La création de “douleurs spasmodiques” et leur association aux douleurs typiquement féminines permettent à l’industrie pharmaceutique de vendre d’autant plus de médicaments”, souligne Juliette Ferry-Danini. L’idée - ou plutôt “le mythe” pour reprendre ses mots - se répand. Quand bien même “il n’y a pas de données scientifiques permettant de conclure que la prise d’un antispasmodique comme le Spasfon soulage les douleurs menstruelles. Il n’y a pas non plus de certitude sur le caractère antispasmodique du médicament”, martèle la philosophe. Et de conclure : “Le succès du Spasfon aujourd’hui repose vraisemblablement plus sur l’imaginaire du spasme, les habitudes des médecins et l’apathie des autorités sanitaires que sur des données scientifiques solides”. Cette “fabrique de l’ignorance” qu’elle dénonce conduit ainsi à une prise en charge insuffisante des patients - surtout patientes - et leurs douleurs. "Les douleurs des femmes sont systématiquement minorées par la médecine et les décideurs, pointe encore Juliette Ferry-Danini. Les patientes se voient ainsi proposer un traitement qui n’a pas fait preuve de son efficacité - jusqu’à être utilisé comme “placebo” de l’aveu même de certains prescripteurs. C’est en tout cas ce que montre le travail sociologique mené par Justine Clochey pour sa thèse soutenue en 2015, dont quelques exemples sont repris par Juliette Ferry-Danini. “Certains indices [...] montrent que le phloroglucinol est prescrit soit dans une situation d’incertitude sur son efficacité, soit comme placebo”, précise-t-elle. Résultat : la douleur des femmes est mal prise en charge, et leur santé en pâtit. “La philosophie de la médecine ne soigne pas, reconnaît la chercheuse sans détour. Mais elle permet de lever le voile d’ignorance qui recouvre toujours la médecine française.” Ici ces petites pilules roses et leur histoire. "Mon médecin me le recommandait, alors pourquoi le questionner ?" Certes, “un travail approfondi de l’histoire du Spasfon reste à faire”, comme le souligne Elodie Giroux. “Son travail venant d’être publié, on n’a pas le recul pour savoir ce qu’il va apporter dans la communauté scientifique, poursuit la spécialiste en philosophie des sciences. Il s’agit surtout d’un livre grand public, qui a l’avantage de vulgariser certaines questions de l’épistémologie [c’est-à-dire l’étude critique des sciences, NDLR] de la médecine.” Et surtout informer les patients - en plus des professionnels de santé -, afin qu’ils puissent un peu mieux prendre en main leur médication et leur santé. “C’est comme si son travail venait confirmer quelque chose que j’avais toujours su…, reconnaît Alice, “l’empileuse” de boîtes de Spasfon. Je ne l’avais jamais vraiment conscientisé : même si je ne ressentais aucun effet, mon médecin me le recommandait, alors pourquoi le questionner ?” “Le phloroglucinol reste très demandé par les patients, regrette de son côté la généraliste Clara Blanchard. Mais je préfère le prescrire à une patiente convaincue que ça fonctionne plutôt qu'elle aille acheter seule des anti-inflammatoires - qui ont pour le coup des effets secondaires bien connus. Par contre, si ses douleurs persistent, je veille à mieux les caractériser pour agir en conséquence.” Car la transparence reste, pour elle, primordiale. “On ne peut pas dire que le Spasfon est un placebo, il a une molécule active. On ne peut pas non plus affirmer qu’il est efficace aux yeux de la science. Il est important que le patient soit informé de manière claire et loyale, pour prendre ensuite une décision éclairée et partagée.” *Contactée par Egora, Juliette Ferry-Danini n'a pas pu répondre à nos questions en raison de contraintes personnelles.
La sélection de la rédaction